Кубинские врачи из Бригады Генри Рива, лечащие людей по всей Латинской Америке и бедняков в США, завершают свою миссию в Доминикане. В этом году они работали в Перу, Панаме и много где ещё. Медицинский контингент им. Генри Рива в сентябре был номинирован на Нобелекскую премию мира (один из немногих реально её заслуживших).
Куба: день за днём
Содержание
Cubahora предлагает вам подробные обновленные данные об эпидемиологической ситуации в стране перед лицом COVID-19…
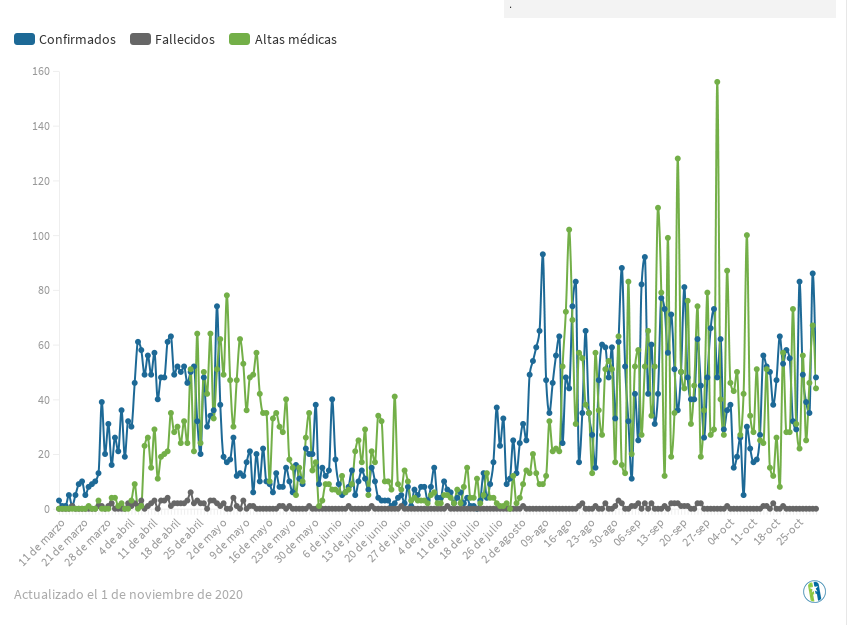
11 марта был зарегистрирован первый случай COVID-19 на Кубе после того, как итальянский турист, посетивший город Тринидад в Санкти-Спиритус, дал положительный результат на новый коронавирус. С тех пор количество ежедневных случаев заболевания в стране растет, и в настоящее время 6935 пациентов с положительным диагнозом COVID-19, 6289 выписаны из больницы и 128 умерли. На 31 октября 2020 года подтверждено 48 новых случаев заболевания, 44 выписки по выздоровлению и ни одного летального исхода.
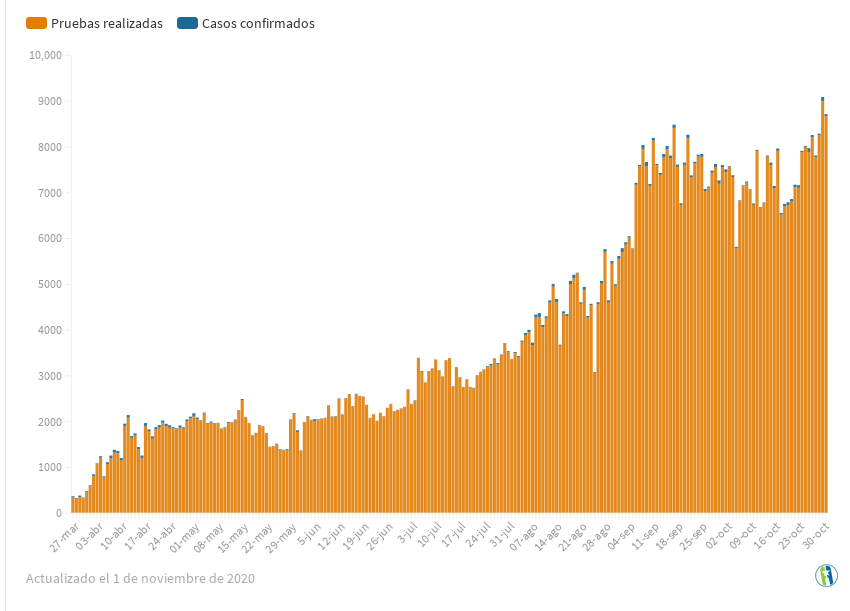
В борьбе Кубы с новым коронавирусом важным вопросом является количество ежедневных тестов, проводимых для выявления пациентов, инфицированных COVID-19.
Чем больше тестов будет проведено, тем больше шансов обнаружить людей, заболевших новым коронавирусом. Это позволяет быстро действовать, вовремя принимать необходимые меры и выявлять возможные контакты с пациентом, чтобы предотвратить распространение вируса.
С 1 сентября более 5000 образцов исследуются по всей стране за 24 часа, достигнув максимума 30 октября, когда было обработано 8994 тестов. На сегодняшний день (1 ноября) было проанализировано 849 939 тестов, из которых только 0,82% дали положительный результат.
В стране количество подтвержденных случаев заболевания в день остается ниже 100, достигнув максимума 9 августа, когда за 24 часа было зарегистрировано 93 положительных образца. С другой стороны, количество выздоровлений увеличивалось, особенно потому, что пациенты, поступившие в первые дни, уже прошли инкубационный период болезни, чувствовали себя удовлетворительно, повторные тесты дали отрицательный результат. Однако власти Минздрава предупреждают, что выписанные из больниц люди должны оставаться в своих домах под медицинским наблюдением.
Распределение заболевших и умерших по возрасту и полу
Наблюдая за распределением по возрасту и полу подтвержденных случаев COVID-19, можно увидеть, что возрастная группа с наибольшим количеством случаев — это возрастная группа от 50 до 54 лет, где 704 положительных пациента накапливаются для новых коронавирус. Кроме того, в настоящее время он поражает мужчин (53%) немного больше, чем женщин (47%). С другой стороны, наибольшее количество смертельных случаев приходится на диапазон от 80 до 84 лет, по 26 смертей в каждом случае. При этом от COVID-19 умирает больше мужчин (60%), чем женщин (40%).
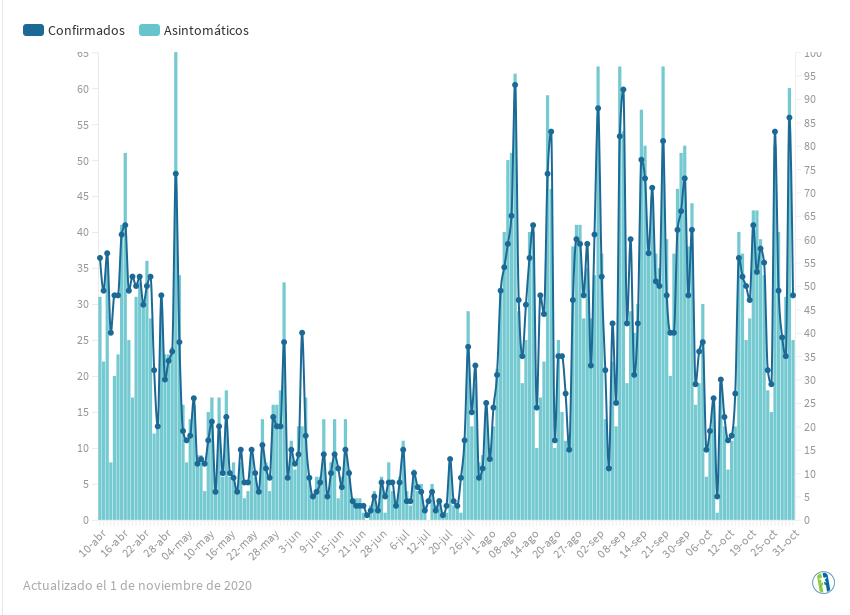
Бессимптомные носители Covid-19
Что касается наличия или отсутствия симптомов COVID-19, было объяснено, что есть люди c бессимптомным течением, которых называют носителями болезни, они ее передают, но не испытывают никаких характерных при Covid-19 ощущений. Отсюда необходимость соблюдения всех мер.
Таким образом, можно говорить о трех типах нестандартной передачи вируса: Бессимптомная передача, носитель — это человек, у которого никогда не проявляются симптомы, но он заражает других. Пресимптоматическая — болезнь передается до появления симптомов у носителя. Постсимптоматическая – у носителя уже исчезли симптомы, тем не менее, анализ носоглотки свидетельствует о наличии вируса.
График заболеваемости
Анализируя случаи заражения COVID-19 в стране, можно увидеть, что по мере увеличения числа выздоровевших, число зараженных в активной фазе уменьшается. Именно поэтому на сегодняшний день из 6935 пациентов, диагностированных в стране, 516 остаются зараженными в активной фазе, то есть демонстрируют положительные результаты теста на новый коронавирус. Цель кубинской системы здравоохранения состоит в том, чтобы число выздоровевших увеличивалось, и в результате желтая кривая, которая показывает ежедневные случаи заражения, сгладилась.Ниже представлен сводный график по дням – с 10 марта по 31 октября.
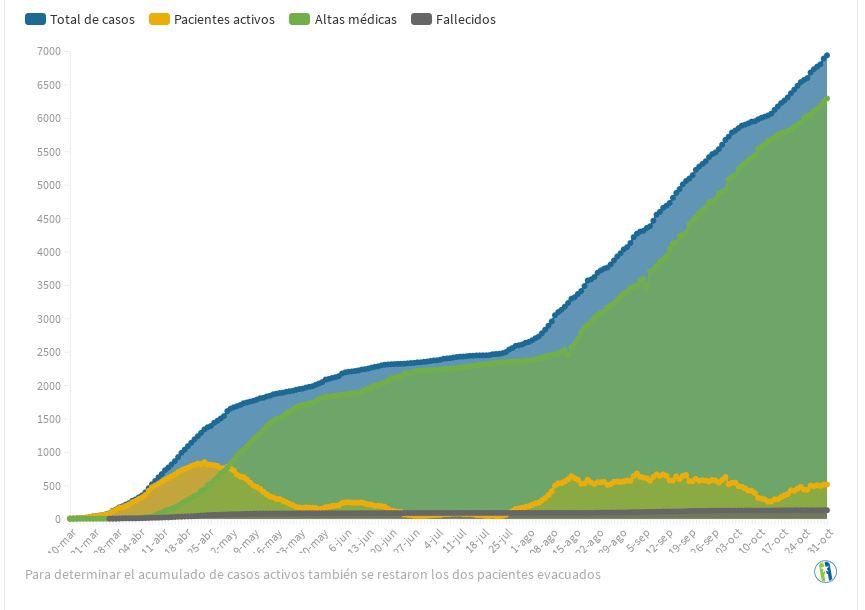
Кумулятивный график развития эпидемии: общее число случаев, число болеющих, число выздоровевших, число умерших
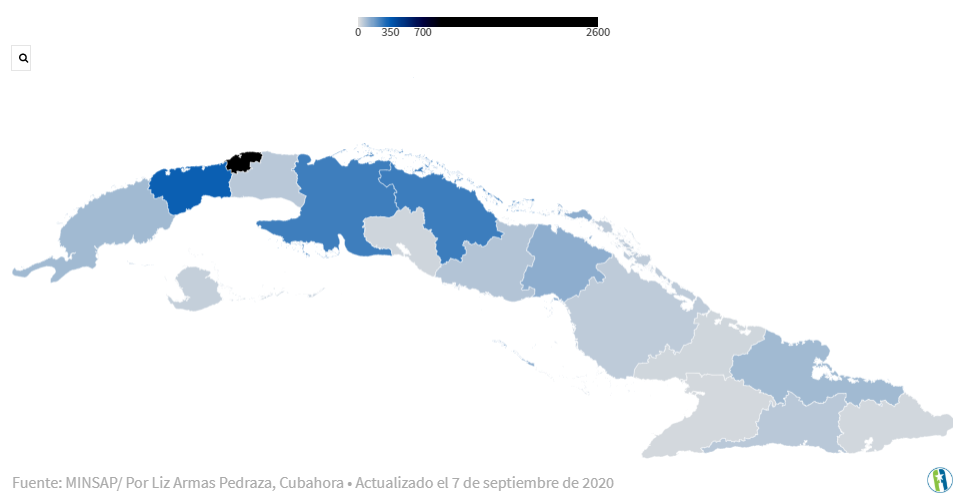
Территориальное распределение заболевших Covid-19
7 апреля, когда в стране было зарегистрировано 6 новых случаев внутренней передачи, правительство Кубы перешло к следующему этапу, установленному в Плане по профилактике и борьбе с новым коронавирусом: работе со случаями автохтонной передачи, которая классифицируется как подтверждение случаев, когда прямая связь с путешественниками из зараженных районов не была установлена и ограничивается небольшими конгломератами или территориями внутри страны.
На сегодняшний день зарегистрировано 8 случаев внутреннего заражения: четыре в Пинар-дель-Рио (одно в столице, три остальных – в Гуане, Сандино и Консоласьон-дель-Сур); два в Сьего-де-Авила (один в главном муниципалитете, а другой в Маджагуа); один в Санкти Спиритус (в главном муниципалитете) и один в Артемисе (Каймито).
На что указывает математическая модель?
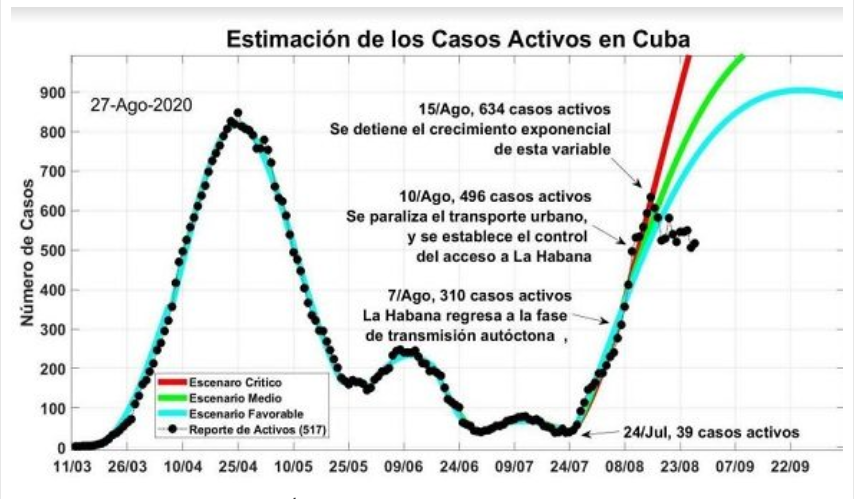
Разработанные в нашей стране математические модели позволяют отследить динамику COVID-19 на Кубе, исходя из трех возможных сценариев: благоприятного, нейтрального и критического или негативного. Эти модели позволяют прогнозировать количество людей, которые могут заболеть з определенный период времени, что очень важно для системы здравоохранения и для принятия точных решений по предотвращению распространения нового коронавируса.Ниже представлена математическая модель по ситуации на 27 августа 2020 года.
Ключевые термины, связанные с пандемией: что следует знать?
В нашей стране о COVID-19 ежедневно говорят очень много, зачастую используя специальные медицинские термины. Вот почему в этом хорошее понимание контекста, осознание степени риска во многом зависят от знания и интерпретации терминологии, связанной с пандемией.
Эпидемия – резкий рост числа случаев конкретного заболевания в определенной популяции за определенный период. Как правило, эпидемия подразумевает появление большого количества новых случаев за короткое время, превышающего ожидаемое количество.
Пандемия – болезнь, которая бесконтрольно и почти одновременно поразила нескольких стран, и теперь они должны координировать свои действия для борьбы с ней. 11 марта 2020 ВОЗ объявила эпидемию Covid-19 пандемией.
Вспышка — два или более случая, эпидемиологически связанных друг с другом. Вспышка может быть описана как непредсказуемое увеличение случаев заражения сверх нормы, может быть локализованной в пространстве или распространяться на несколько стран.
Агент — микроорганизм, химическое вещество или форма излучения, чрезмерное присутствие или относительное отсутствие которых имеет важное значение для возникновения заболевания. Агенты можно разделить на биологические и небиологические.
Конгломерат - группирование случаев относительно редкого явления в определенном пространстве или времени в количестве, которое считается или предполагается большим, чем случайно ожидаемое. Конгломерат может быть начальным проявлением вспышки.
Заразный или инфицированный – термины часто используются как взаимозаменяемые, но имеют небольшие различия. «Заразный» связан с прямым или косвенным распространением от человека к человеку. «Инфицированный» означает, что контакт с небольшим количеством вируса может вызвать болезнь у самого человека.
Инфекционное заболевание - проникновение и развитие или размножение инфекционного агента в организме человека или животного.
Экспозиция — контакт с инфекционным агентом или фактором риска, который может вызвать заболевание. Измеряется по 2 показателям: степени (уровню) и продолжительности.
Носитель — человек, животное, предмет или вещество, от которых инфекционный агент передается хозяину.
Возбудитель — микроорганизм (вирус, бактерия, паразит), который может спровоцировать заболевание.
Переносчик инфекции - человек (или животное), являющийся носителем определенного инфекционного агента болезни и являющийся потенциальным источником инфекции для человека. У самого переносчика инфекции болезнь может протекать бессимптомно (или он может даже быть здоровым) во время субклинической инфекции.
Резервуар - любое человеческое существо, животное, членистоногое, растение, почва или неодушевленное вещество, где инфекционный агент обычно живет и размножается, и от которого зависит его выживание, воспроизводство и передача восприимчивому хозяину.
Инкубационный период - период, который истекает с момента первоначального контакта с инфекционным агентом и появления первых признаков или симптомов заболевания, которое вызывает этот агент. При большинстве инфекционных заболеваний существует возможность их передачи в инкубационный период.
Инфекционный период - период, в который человек может заразить другого. Этот период может предшествовать появлению симптомов и продолжаться после их исчезновения.
Латентный период - время, прошедшее от воздействия агента до момента, когда человек может передать болезнь (это период, непосредственно предшествующий инфекционному периоду).
Период максимальной заразности - период, в течение которого инфекционный агент может прямо или косвенно передаваться от одного человека к другому, от инфицированного животного к человеку или от инфицированного человека к животному, включая членистоногих.
Скорость распространения вычисляется через деление количества людей, реально зараженных этим заболеванием, по отношению ко всей группе, подверженной этому заболеванию. Выражается в процентах.
Сортировка — метод, используемый службами здравоохранения для классификации пациентов в соответствии с их приоритетом при уходе, эвакуации или транспортировке.
Вирулентность — это способность инфекционного агента вызывать серьезные и смертельные случаи. Показателем вирулентности является количество тяжелых и смертельных случаев (летальных исходов), пропорциональное общему количеству зарегистрированных случаев.
Основной репродуктивный номер - распространение болезни среди населения (особенно при эпидемиях) зависит от основного репродуктивного числа (называемого R0) и времени генерации (обычно устанавливается в соответствии с серийным интервалом).
Продолжительность инфекционного периода — время, в течение которого инфицированный человек может передать инфекцию. Эта продолжительность может быть сокращена при доступности лечения.
Инфекционность -способность инфекционного агента размещаться и размножаться в организме хозяина.
Заразность -вероятность восприимчивого человека заразиться после отдельного контакта с инфицированным человеком. Показатель можно снизить с помощью мер профилактики и индивидуальной защиты.
Уровень смертности -смертность от конкретных болезней — это доля умерших за период в определенной популяции.
Летальность/коэффициент или индекс летальности - это соотношение смертей от заболевания по отношению к людям, инфицированным этим заболеванием, результат обычно умножается на 100, показатель выражается в процентах.
Прямая передача - от человека к человеку. Это может быть воздушно-капельный путь, прямой физический или сексуальный контакт.
Косвенная передача - через вещи зараженного, транспорт или по воздуху.
Восприимчивый — любой человек или животное, не обладающий(ее) достаточной устойчивостью к конкретному патогену для защиты от болезни. Это зависит от генетических и общих факторов устойчивости к болезням, а также от конкретных условий иммунитета для каждого заболевания.
Сопротивляемость — набор механизмов организма, которые служат защитой от вторжения или размножения инфекционных агентов или от вредного воздействия их токсичных продуктов.
Коллективный иммунитет – вырабатывается, когда в сообществе имеется достаточное количество людей, обладающих иммунитетом к этому заболеванию. Для людей с сильным иммунитетом заразность болезни может быть снижена.
Врожденный иммунитет (неспецифический) - это система защиты, с которой человек рождается и которая защищает его от всех антигенов.
Приобретенный иммунитет - это иммунитет, который развивается при воздействии различных антигенов. Иммунная система человека выстраивает защиту от этого специфического антигена.
Приобретенный иммунитет - иммунитет, который развивается при воздействии различных антигенов. Иммунная система человека выстраивает защиту от этого специфического антигена.
Пассивный иммунитет — возникает за счет антител, которые вырабатываются в организме, отличном от нашего. Пассивный иммунитет также может быть результатом инъекции сыворотки, которая содержит антитела, произведенные другим человеком или животным.
Эпидемиологическая связь - наличие в анамнезе риска заражения, например, контакт с подтвержденным случаем инфекции в период его передачи или пребывание в зоне доказанной передачи.
Антиген – фрагмент вируса, вызывающий иммунный ответ. Когда человек подвергается воздействию определенных типов вирусов, антигены появляются в крови до того, как организм вырабатывает антитела.
Чувствительность теста указывает на способность теста обнаруживать даже очень небольшое количество вируса у пациентов с этим заболеванием.
Тест ПЦР, что расшифровывается как «полимеразная цепная реакция», - это тест, который обнаруживает фрагмент генетического материала патогена или микроорганизма для диагностики заболевания.
Быстрый тест. Экспресс-тесты — еще один способ узнать, инфицирован ли пациент. Они обнаруживают в образце крови антитела, вырабатываемые против вируса, или белки вирусов, присутствующие в респираторных образцах назофарингеального экссудата (мазок – забор выделений из носа и рта).
Активное исследование относится к систематическому и периодическому клиническому обследованию населения, получающего медицинскую помощь. Обратите внимание на риски и последствия, даже на бессимптомных стадиях заболевания. На Кубе они проводятся постоянно и систематически в рамках первичной медико-санитарной помощи.
Кривая эпидемии состоит из графического представления ежедневной, еженедельной или ежемесячной частоты заболевания на оси координат, на которой горизонтальная ось представляет время, а вертикальная — частоты.
Восходящая кривая представляет фазу роста, кульминации, спада эпидемии, указывает на скорость распространения эпидемии, которая связана со способом передачи возбудителя и численностью уязвимого населения.
Источник cubahora.cu
Перевод Алёны Юрченко
Куба в «гонке вакцин»
Мало кто знает, что Куба успешно участвует в гонке вакцин: первая проходит клинические испытания, вторая зарегистрирована регулятором CESMED. Клинические испытания первой кубинской вакцины Soberana 01 начались в августе и завершатся в январе 2021 года. Власти Кубы планируют провести вакцинацию всего населения страны от коронавируса в 2021 году, к этому времени планируется создать 4 вакцины. В исследовании принимают участие 676 человек в возрасте от 18 до 80 лет. 27 октября медики сообщили о регистрации второй вакцины - Soberana 02. Результаты испытаний по первой вакцине опубликуют только в январе 2021, так что от РФ, как мы видим, кубинцы несколько отстают: мы уже прививаем «Спутником», вакцина прошла испытания. В организации производства вакцин и других биотехнологических достижениях Кубы (а также организации дочернего предприятия в Никарагуа) важную роль сыграл недавно ушедший д-р Рафаэль Перес Кристиа, участвующий в сотрудничестве Кубы ещё с СССР, и более 20 лет возглавлявший CESMED: по счастью, с 2000-х гг. оно было восстановлено. Привито будет всё население Кубы.
В отличие от усилий других стран, об этом молчат, и понятно почему: успехи кубинского здравоохранения слишком ярко показывают преимущества социализма, контрастируя с практическим отсутствием современной медицины и биотехнологии у других стран Латинской Америки, куда более крупных, с формально более богатых, не находящихся в блокаде, а то и связанных «общим рынком» и другими вроде бы преимуществами в торговле с США. О чём с завистью пишет аргентинская газета Pagina/12
Сделано на Кубе: самая перспективная вакцина против коронавируса в Латинской Америке (Pájina 12, Аргентина)
Херардо Шалкович
Если бы не неписаная установка всемогущих СМИ не говорить ничего хорошего о Кубе, было бы удивительно, что новость прошла почти незамеченной: недавно начались испытания на людях кубинской вакцины «Soberana 01». Это первая вакцина в Латинской Америке и в целом в так называемых развивающихся странах, которая перешла ко второй фазе тестирования.
К настоящему моменту в мире зарегистрировано 167 потенциальных вакцин против covid-19. ВОЗ разрешила клинические испытания 30 вакцин, среди них и разработанная на Кубе. Шесть из этих вакцин находятся в третьей фазе исследований, — их тестируют на широких массах людей. В Латинской Америке существует еще 12 вакцин собственной разработки, но все они, за исключением кубинской, находятся на этапе доклинических испытаний.
Работа над вакциной уверенно движется вперед. Клинические испытания начались 24 августа, руководит проектом Институт Финлай, кубинский государственный научный центр. Руководитель научных исследований этого института Дагмар Гарсия Ривера (Dagmar García Rivera) написала в Твиттере, что
«ни об одном случае тяжелых побочных эффектов ни у одного из 20 добровольцев не сообщается».
В исследовании примут участие 676 человек в возрасте от 19 до 80 лет. Предполагается, что результаты будут известны к 1 февраля. В случае, если всё пройдет успешно, то в первом квартале 2021 года у Кубы будет собственная вакцина от коронавируса, доступная для населения.
Разработка вакцины продвигается быстрыми темпами. «То, на что обычно уходят годы, заняло у нас три месяца, — подчеркивает главный директор Финлай Винсенте Верес Бенкомо (Vicente Vérez Bencomo). — Результаты этапа фармацевтической разработки и доклинических испытаний обнадеживают: вакцина показала свою безопасность и эффективность». Помимо этих начальных проверок 28 июля вакцина была апробирована на трех ее разработчиках. Удалось достичь высокого иммунного ответа.
Куба опять оказалась в авангарде научно-медицинских достижений. Причиной этому послужил богатый опыт страны в профилактической медицине и массовой вакцинации, а также развитие биотехнологической отрасли, обладающей неоспоримым международным престижем. Со времен революции 1959 года в стране развивалось высшее образование, а также сформировался круг ученых, ориентированных на синтез исследований и производства.
Одним из наиболее значимых достижений стала разработка вакцин. Куба производит 8 из 11 вакцин, входящих в национальную программу иммунизации. Эта программа является бесплатной и всеобщей, она охватывает более 98% населения. В 1962 году была проведена первая кампания вакцинации, по результатам которой Куба стала первой в мире страной, победившей полиомиелит. Другим достижением страны стала разработка в 1990 году собственной вакцины против гепатита В, что привело к почти полному искоренению этого заболевания на острове. И еще один интересный факт: кубинская исследовательская медицинская платформа включает 32 государственные компании, производством лекарств и вакцин занимается 10 тысяч работников, большая часть из которых — женщины.
Ключевое слово — суверенитет
Стране со значительными экономическими ограничениями, большая часть из которых исходит от США, жизненно важно разработать собственную вакцину. Президент Мигель Диас-Канель (Miguel Díaz-Canel) объяснил, почему вакцина называется «Soberana 01» («Суверенная 01»): «В самом названии вакцины — патриотизм, приверженность революции и обществу. С этими чувствами она разрабатывалась. Подобные достижения заставляют нас гордиться тем, что мы кубинцы».
Политика производства и применения вакцин — лишь одна из основ комплексной системы здравоохранения, способной послужить примером всему миру. В 1959 году на Кубе было только 6 тысяч медиков, а сейчас — более 100 тысяч. По количеству врачей на душу населения Куба занимает одно из лидирующих мест в мире и опережает по этому параметру прочие страны Латинской Америки. Кроме того, это единственная страна в регионе, победившая серьезное недоедание среди детей. Сегодня ни один из 145 миллионов детей с весом ниже нормы не является кубинцем.
Упор на профилактическую медицину был важен и для контроля за коронавирусом. За почти шесть месяцев пандемии на Кубе зарегистрировано чуть меньше четырех тысяч случаев заражения и только 95 смертей. На Кубе один из самых низких показателей смертности от коронавируса в мире — 8 умерших на тысячу жителей (самый высокий в Перу — 871).
Оплотом медицинского образования острова является Латиноамериканская школа медицинских наук. За 20 лет она выпустила 7 248 медиков из 45 стран, включая 200 граждан США.
Возможно, международная солидарность является основной отличительной чертой кубинской модели медицины. На протяжении шести десятилетий кубинские медицинские команды участвовали в борьбе со всеми природными катастрофами и эпидемиями (начиная с землетрясения в Чили в 1960 году и заканчивая эпидемией Эболы в Африке). До начала пандемии 30 тысяч кубинских медицинских работников трудились в 61 стране мира. В этом году к ним присоединилось еще 46 команд, чтобы помогать в борьбе с covid-19. В этой связи уже не звучит безумно предложение присудить «армии в белых халатах», как называл их Фидель Кастро, Нобелевскую премию мира.
Источник Иносми.ру
Убийца коронавируса. Как министр здравоохранения штата Керала спасла его от COVID-19
В индийском 35-миллионном штате Керала по состоянию на 14 мая от коронавируса погибло всего четыре человека. Считается, что это заслуга К. К. Шайлаи (കെ. കെ ശൈലജ). Вот как бывшей учительнице удалось достичь таких успехов.
 20 января Шайлая позвонила одному из своих помощников, у которого было медицинское образование: она прочитала в интернете о новом опасном вирусе, распространявшемся в Китае.
20 января Шайлая позвонила одному из своих помощников, у которого было медицинское образование: она прочитала в интернете о новом опасном вирусе, распространявшемся в Китае.
«Он к нам придёт?»
— спросила она.
«Несомненно, мадам»,
— ответил помощник. И министресса здравоохранения индийского штата Керала начала готовиться.
Через четыре месяца в Керале было 524 подтверждённых случая заражения COVID-19, четыре смерти (по состоянию на 26 мая — 7 смертей) и, по словам Шайлаи, ни одного случая внутрирегиональной передачи вируса. Население штата составляет 35 000 000 человек, а ВВП на душу населения — 2 200 фунтов стерлингов (около 2700 долларов США или 194 000 рублей). Для сравнения: в Великобритании, где население вдвое больше и ВВП на душу населения — 33 100 фунтов (почти 3 млн рублей), было зарегистрировано более 40 000 смертей. А в США, где населения в десять раз больше и ВВП на душу — 51 000 фунтов (63 000 долларов), зарегистрировано более 82 тысяч смертей. В обеих последних странах наблюдается интенсивное внутреннее распространение инфекции.
Таким образом Учитель Шайлая, а именно так ласково называют пользующуюся популярностью 63-летнюю министрессу, получила ряд новых прозвищ: «Убийца коронавируса» и «Министр-рокзвезда». Эти ярлыки странно выглядят в сочетании с образом бывшей задорной, в очках, преподавательницы точных наук в старших классах, но они отражают то уважение, которое она завоевала, показав, что можно эффективно сдерживать распространение болезни не просто в демократии, но в бедной демократии [более «демократии» важно то, что у власти коммунисты или прогрессивные силы, для которых нужды и заботы людей (или, как минимум, развитие страны) важней прибылей бизнесов. В частности, так во Вьетнаме, более чем успешном в борьбе с эпидемией. А вот в большинстве буржуазных демократий, в первую очередь в названных странах — наоборот. Прим.публикатора].
Как удалось этого добиться? Через три дня после того, как Шайлая прочитала о новом вирусе в Китае, она провела первую встречу своей команды быстрого реагирования — она озаботилась этим раньше, чем появился первый случай заболевания COVID-19 в её регионе. 24 января, на следующий день после собрания, команда организовала диспетчерскую службу и приказала медицинским работникам в 14 районах Кералы сделать то же самое на локальном уровне. 27 января из Уханя на самолете прибыл первый больной, но штат к тому времени уже принял протокол ВОЗ, состоящий из четырёх правил
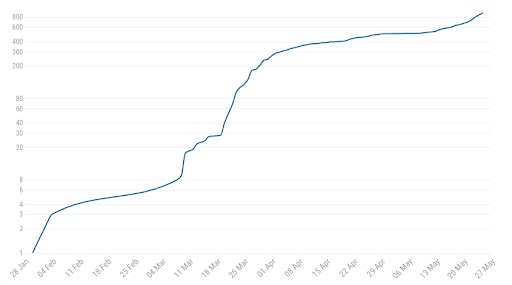
Суммарное количество заболевших в Керале по логарифмической шкале с 28 января по 24 мая. Источник.
В ходе проверки пассажиров авиарейса из Китая им измерили температуру. Трёх человек с подозрением изолировали в больнице неподалёку. Остальных пассажиров попросили самоизолироваться дома, в придачу им дали информационные брошюры о COVID-19, заблаговременно напечатанные на местном языке малаялам. В результате тестирования у тех, кого госпитализировали, подтвердилась коронавирусная болезнь,но распространение болезни было сдержано.
«Это была первая победа, — говорит Шайлая, — но вирус вышел за пределы Китая, и довольно скоро он был повсюду».
В конце февраля члены одной малаялийской семьи на встрече с командой по отслеживанию заболевания дали уклончивые ответы относительно их путешествия в Венецию и поэтому поехали домой без прохождения на тот момент уже стандартной процедуры контроля. Когда медицинские работники вышли на больного COVID-19 и выяснили, что он заразился от этой семьи, количество контактировавших с её членами достигало сотен. С помощью рекламы и социальных сетей всех удалось найти и изолировать. У шестерых проконтактировавших обнаружили COVID-19.
Другой кластер больных тоже удалось сдержать. К тому моменту много трудовых мигрантов возвращались домой в Кералу из стран Персидского залива, и некоторые из них были носителями патогена. С 23 марта все входящие рейсы международного сообщения четырёх аэропортов Кералы были отменены. Через два дня Индия объявила общенациональный карантин.
На пике эпидемии в Керале 170 000 человек были помещены на карантин, за строгим выполнением которого следили навещающие их врачи. Для тех, у кого не было дома ванной, за счет правительства построили импровизированные изоляторы. Скоро число изолированных сократилась до 21 000.
«Мы также обеспечили едой и кровом 150 000 рабочих-мигрантов из соседних штатов страны, которые оказались здесь на момент объявления карантина, — говорит Шайлая. — Мы кормили их как следует: три раза в день в течение шести недель».
Этих рабочих сейчас отправляют домой чартерными поездами.
В определённом смысле Шайлая была знаменитостью в Индии ещё до COVID-19. Фильм «Вирус», вышедший в прошлом году, рассказывает о её борьбе со вспышкой более смертельного вируса Нипах в 2018 году. (Шайлая считает, что её героиня в фильме выглядит слишком обеспокоенной. В реальности, по её словам, она не могла себе позволить показывать страх). Её хвалили за превентивные действия и за посещение деревни в центре эпидемии.
Жители деревни были в страхе и наготове покинуть свои дома, потому что не понимали, как распространяется болезнь.
«Я направилась туда со своими врачами. Мы организовали встречу в офисе панчаята (сельского совета), и я объяснила, что причин покидать село нет, ведь вирус распространялся только через непосредственный контакт, — объясняет она. — Если вы стоите расстоянии не менее метра от кашляющего человека, то не заразитесь. Когда мы объяснили это, они успокоились и остались на местах».

Мигранты, возвращающиеся из стран Персидского залива, будут помещены в карантинный центр.
Шайлая говорит, что вирус Нипах подготовил её к COVID-19, так как научил, что инфекционные заболевания с высокой вирулентностью, против которых ещё нет способов лечения или вакцины, надо воспринимать всерьёз. В каком-то смысле она готовилась к этим двум эпидемиям всю жизнь.
Коммунистическая партии Индии (Марксистская), в которой Шайлая состоит, имела заметный вес во всех правительствах Кералы, начиная с 1957 года (а Шайлая родилась в 1956-м). Партия была частью Коммунистической партии Индии до 1964 года, а потом отделилась. Рождённая в семье активистов и борцов за свободу (её бабушка проводила кампанию против практики неприкасаемости), Шайлая наблюдала за воплощением с нуля так называемой керальской модели.
Основой этой модели были земельная реформа (в центре которой законодательное ограничение количества земли, которой может владеть одна семья, и увеличение доли землевладельцев за счёт перехода в эту категорию фермеров-арендаторов), децентрализованная система здравоохранения и инвестиции в государственное образование. Теперь при каждом селе есть пункт первой помощи, на каждом административном уровне есть по больнице, также в штате 10 медицинских университетов.
Депутат Кариаппа, государственный эксперт по здравоохранению в Пуне, штат Махараштра, говорит, что это всё есть и в других штатах. Но в любом другом регионе в первичное звено системы здравоохранения не инвестируют так много. В Керале гордятся самой большой продолжительностью жизни и наименьшим уровнем детской смертности среди всех индийских штатов. Также это штат с самым высоким уровнем грамотности.
«Благодаря высокой доступности образования существует чёткое понимание важности здоровья для общего благосостояния людей»,
— говорит Кариаппа.
Шайлая добавляет:
«От бабушки я слышала об аграрном движении и борьбе за свободу. Она очень хорошо умела рассказывать истории».
Хотя за такие чрезвычайные меры, как карантин, отвечает национальное правительство, каждый штат реализует свою политику здравоохранения. Если бы керальская модель не была реализована, отмечает Шайлая, невозможно было бы эффективно среагировать на коронавирусную угрозу.
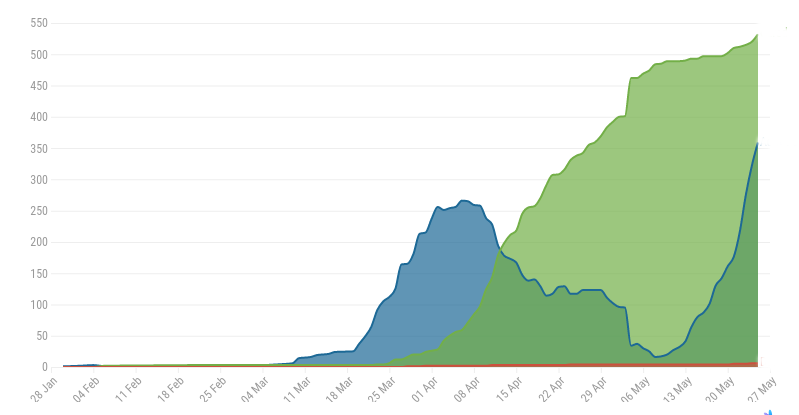
Синим обозначено текущее количество больных, зелёным — выздоровевших, красным — смертей. Статистика с 28 января по 24 мая. Источник.
Имея это в виду, стоит заметить, что государственные центры первичного медико-санитарного обслуживания стали устаревать. Когда партия Шайлаи пришла к власти в 2016 году, началась программа модернизации. Среди внедрённых перед пандемией инноваций были строительство клиник и заведение реестра случаев респираторных заболеваний — большой проблемы в Индии.
«Это означало, что мы могли зафиксировать появление COVID-19 и отследить его внутреннее распространение, — говорит Шайлая. — Это нам очень помогло».
Когда началась эпидемия, каждый район получил распоряжение выделить две больницы под коронавирусных больных, каждый медицинский университет подготовил по 500 коек. В эти отделения были созданы отдельные входы и выходы. Тестов для диагностики не хватало, особенно после того, как болезнь достигла богатых западных стран, поэтому их давали преимущественно больным с симптомами и тем, с кем они контактировали. Также тестировали по принципу случайной выборки асимптоматических больных и представителей уязвимых групп — медицинских работников, полицейских и волонтёров.
Шайлая рассказывает, что в Керале результаты тестов можно получить в течение 48 часов.
«В странах Персидского залива, США и Великобритании — технологически развитых странах — ждут по семь дней, — говорит она. — Как это может быть?»
Она не хочет судить, но высокая смертность в этих странах озадачивает её.
«Я думаю, что тестирование очень важно, как и изоляция и медицинское наблюдение, а люди в тех странах не получают этого».
Об этом она знает со слов живущих в этих странах малаяльцев, звонивших ей с жалобами.
С началом карантина закрылись в том числе культовые сооружения, что вызвало протесты в некоторых индийских штатах. Однако в Керале удалось избежать беспорядков — и не в последнюю очередь благодаря консультациям с местными религиозными лидерами, которые провёл главный министр Панараи Виджаян. Другой фактор, по словам Шайлаи, высокий уровень грамотности в Керале:
«Люди понимают, для чего следует оставаться дома. Им можно это объяснить, и они поймут».
Шайлая опасается, что после снятия карантина в Кералу хлынет мощный поток малаяльцев из серьёзно затронутых эпидемией стран Персидского залива.
«Это будет большой вызов, но мы готовимся к нему»,
— говорит она. Существуют планы А, B и С. План С предусматривает наихудшее развитие событий, и тогда, чтобы иметь в распоряжении 165 000 коек, потребуется реквизировать отели, хостелы и конференц-центры. Если потребуется более 5000 аппаратов искусственной вентиляции лёгких, возникнут сложности, хотя мы уже заказали ещё. Но единственный по-настоящему ограниченный ресурс — это люди, особенно если речь идёт об отслеживании контактов.
«Мы тренируем школьных учителей»,
— говорит Шайлая.
Если эпидемия будет развиваться волнами, то сразу после окончания второй волны эти учителя вернутся в школы. Вернуться в школу когда нибудь планирует и Шайлая, ведь её министерский срок заканчивается через год, когда пройдут выборы. По её мнению, COVID-19 не утихнет скоро. Какой секрет Шайлая передаст своему преемнику? В ответ на этот вопрос она заразительно смеётся, потому что никакого секрета нет:
«Правильное планирование».
Перевод Александры «Renoire» Алексеевой из The Guardian
Источник «22 век»
И можно предположить, как это бы было в СССР…
В шаге от эпидемии болезни, которую не лечат…
Ранним утром в самом конце декабря 1959 года в аэропорту Внуково сел самолет с известным художником Алексеем Кокорекиным. Художник прилетел из Индии на день раньше запланированного, прошел пограничный и таможенный контроль и поехал домой к любовнице. Он немного покашливал, но кого удивишь кашлем в декабрьской Москве?
Одарив подарками из теплых экзотических стран свою пассию, на следующий день он наконец-то добрался до семьи, обнял родных, отпраздновал приезд и так же раздал подарки. Кашель усиливался, температура поднималась и он отправился к врачам.
Госпитализировали его почти сразу – хуже ему становилось буквально на глазах. А к вечеру он умер. Производивший вскрытие патологоанатом пригласил в секционный зал заведующего кафедрой академика Н. А. Краевского. По счастливой случайности к Николаю Александровичу приехал в гости старичок патологоанатом из Ленинграда, его пригласили к секционному столу.
Старичок посмотрел на труп и сказал —
«Да это, батенька, variola vera — чёрная оспа»…
К тому времени о существовании страшнейшей болезни, выкашивающей в средние века города и страны, у нас в стране почти подзабыли даже врачи. В СССР заболевание побороли путем всеобщей вакцинации еще в 1936 году. Врачи даже не думали,что оно может вернуться, и перестали брать его в расчет. Но только не в Индии, где побывал известный советский художник, дважды лауреат Сталинской премии Алексей Кокорекин.
Именно там, в одной из индийских провинций на церемонии сожжения скончавшегося от оспы брахмана, художник и подхватил страшную инфекцию.
Вся серьезность событий стала понятна уже на вторые сутки: вирус был диагностирован у сотрудницы больничной регистратуры, принимавшей художника, осматривающего его врача и даже подростка, который находился в той же больнице этажом ниже, прямо у вентиляционного отверстия из палаты Кокорекина. Больничный истопник подхватил оспу, просто проходя мимо палаты.
Через две недели в уже наступившем 1960 году у некоторых пациентов Боткинской больницы появились такие же симптомы, как и у Кокорекина: лихорадка, кашель и сыпь. Материал, взятый с кожи одного из больных, отправили в НИИ вакцин и сывороток. 15 января 1960 года академик Морозов выявил в материале частицы вируса натуральной оспы. Новость оперативно сообщили высшему руководству страны. Стало понятно, что Москва и весь Советский Союз находятся в шаге от эпидемии болезни,которую не лечат.
Ко второй половине дня на совещании у Хрущева был принят комплекс срочнейших мер, чтобы не допустить эпидемии оспы.
Перед личным составом столичной милиции и КГБ поставили задачу в кратчайшие сроки выявить всех, с кем контактировал художник, начиная с момента его посадки на самолет в Индию. В группу риска попали пассажиры самолета, его экипаж, таможенники, коллеги, друзья, родственники. Следствие даже установило, что перед тем, как вернуться домой, Кокорекин сутки провел с любовницей.
Масштаб работы был огромен. Выяснили, что в течение нескольких недель больной контактировал с несколькими тысячами людей. Выявить всех было практически нереально. КГБ СССР, МВД и Министерство здравоохранения устанавливали и изолировали абсолютно всех, кто хоть как-то пересекался с инфицированным. Одна из проведших с больным вечер, была преподавателем в институте, где принимала экзамены у многочисленных студентов – из ВУЗа в карантин отправили сразу отправили сотни человек.
Подарки, привезенные из Индии для жены и любовницы через комиссионки на Шаболовке и Ленинском расползлись по городу, но уже через сутки все посетители магазинов были установлены, помещены в карантин, а сами предметы из индийских тканей сожжены.
Центральная Боткинская больница тут же оказывается на осадном положении.
Тысячи больных и обслуживающего персонала не могут покинуть ее стены.
Из мобилизационных хранилищ Госрезерва в сторону Москвы выезжают грузовики со всем необходимым.
Над Европой успели развернуть самолет, которым из Москвы в Париж отправился один из пассажиров кокорекинского рейса. Москва, только-только справившая Новый год, была фактически полностью закрыта по законам военного времени. В нее нельзя было ни въехать, ни выехать из нее: отменены авиарейсы, прервано железнодорожное сообщение, перекрыты автомобильные дороги. Круглыми сутками медицинские бригады ездили по адресам, госпитализируя все новых и новых вероятных носителей инфекции.
В инфекционных больницах ставились все новые и новые койки для карантинников и через неделю под присмотром врачей уже находилось около 10 тысяч человек. Ниточка к которым начиналась всего лишь навсего с одного пассажира авиарейса Дели-Москва.
Одновременно была развернута вторая фаза операции борьбы с возможной эпидемией – срочнейшая вакцинация населения.
В течение 3-х дней в Московскую городскую санитарно-эпидемиологическую станцию было доставлено самолетами 10 млн. доз противооспенной вакцины из Томского, Ташкентского институтов вакцин и сывороток и Краснодарской краевой санитарно-эпидемиологической станции. А медицинские работники абсолютно всех предприятий и учреждений города кололи его москвичам и гостям столицы.
Итоги
ИТОГИ: Всего во время данной вспышки в Москве от Кокорекина заразилось 19 человек (7 родственников, 9 человек персонала и 3 пациента больницы, в которую он был госпитализирован с нераспознанной оспой). От них заразились ещё 23 человека и от последних ― ещё трое. 3 из 46 заразившихся скончались. В 1960 году все 7 миллионов жителей Москвы были вакцинированы.Привили в том числе и умирающих.
Каждую неделю укол делали 1,5 млн человек, а проводили вакцинацию 10 тысяч прививочных бригад, в которые помимо врачей и фельдшеров входили студенты медицинских вузов.
 Через месяц вспышку оспы удалось погасить. Но все это было давно и в другой стране…
Через месяц вспышку оспы удалось погасить. Но все это было давно и в другой стране…
Источник Винтаж